Автор: Марчук Олександр, тренер Медсанбат
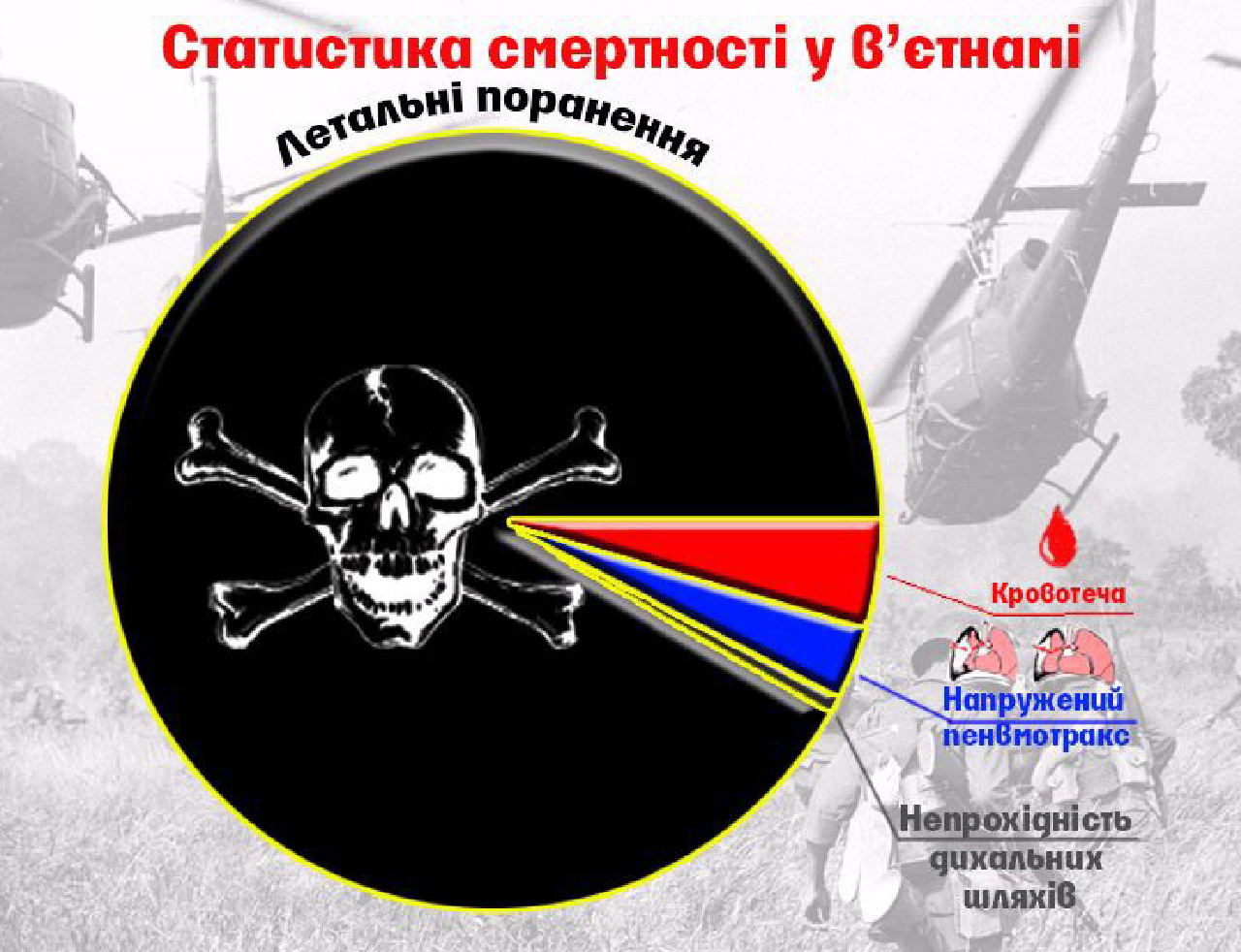
Згідно зі статистичними даними, близько 90 відсотків смертей в бою відбуваються до того, як поранені будуть евакуйовані до медичної установи. При цьому більшість загиблих отримають травми, які будуть несумісні із життям (поєднана травма, обширна травма голови тощо).
Але серед всіх загиблих під час ведення бойових дій близько 19-23% мали такі причини смерті, які могли бути усунені при умові, що перша домедична (власне перша само- і взаємодопомога) була надана до однієї години з моменту травми. Фактор часу є визначальним для виживання даної категорії потерпілих.
Ці причини смерті об’єднують в одну групу так званих превентивних (таких, які можна попередити) смертей.
УВАГА! Превентивна смерть – смерть, причину якої можливо усунути при вчасно наданій допомозі.
До причин смерті, якій можна запобігти, належить масивна крововтрата з кінцівок, порушення прохідності верхніх дихальних шляхів, травма грудної клітки з розвитком напруженого пневмотораксу.
Масивна гостра крововтрата спричиняє порушення кровопостачання органів, що залежить від об’єму втраченої крові (рідини) та швидкості втрати рідини.
До таких пошкоджень, що можуть супроводжуватись масивною кровотечею, відносяться, наприклад, вогнепальні поранення; відкриті і закриті пошкодження стегна, тазу з пошкодженням великих судин; множинні і поєднані пошкодження; проникаючі поранення в грудну і черевну порожнини.
Для розуміння даних процесів слід згадати фізіологію серцево-судинної системи. Основною функцією є доставка кисню до тканин та органів (при умові достатнього насичення киснем). Її ефективна діяльність залежить від трьох складових: насосної функції серця, стану судин (їх цілісності та тонусу), та достатнього об’єму крові в судинному просторі.
При порушенні будь якого з перелічених складових розвивається стан, який відносять до ШОКУ.
УВАГА!!! Для будь-якого ШОКУ характерним є недостатня перфузія (кровопостачання) та недостатнє надходження кисню та інших, необхідних для функціонування тканин, речовин.
Шок характеризується зростаючим пригніченням усіх життєвих функцій організму: діяльності центральної та вегетативної нервових систем, кровообігу, дихання, обміну речовин, функцій печінки та нирок, тому профілактика і лікування повинні бути початі якомога раніше.
Причиною втрати рідини є :
І – КРОВОТЕЧА:
Зовнішня кровотеча. Може бути різною в залежності від пошкоджених судин: артеріальною, венозною, капілярною та змішаною. Слід пам’ятати про зовнішню кровотечу з умовно «сліпих» зон (шия, спина, сідниці, промежина, стопи).
Внутрішня (прихована) кровотеча: Умовно виділяють наступні види:
а) Кровотеча при переломах великих кісток.
б) Кровотеча при травмі органів грудної клітини (гемоторакс)
в) Кровотеча при травмі органів черевної порожнини.
г) Кровотеча при травмі заочеревинних органів або при травмі поперекового відділу хребта (в заочеревинний простір).
д) Кровотеча при захворюваннях внутрішніх органів (напр. шлунково-кишкова кровотеча).
ІІ – Опіки. Втрата рідини виникає при утворенні пухирів при опіку ІІ стадії та при випаровуванні рідини з опікової поверхні(детальніше див. розділ «Опіки»).
ІІІ – Втрата рідини внаслідок захворювань внутрішніх органів (у випадку розвитку блювання, проносу, вираженої пітливості).
УВАГА! Пам`ятайте, що геморагічний шок та його симптоматика можуть розвиватися не лише при зовнішніх кровотечах, а й при внутрішніх.
ДІАГНОСТИКА ШОКУ.
Санітарний інструктор може не мати доступу до специфічних приладів або лабораторних тестів для проведення діагностики шоку. Однак, є перелік обов’язкових навиків, які дозволяють приблизно визначити об’єм втраченої рідини та стадію геморагічного шоку. До цих навиків відносять:
вміння виявити кровотечу при первинному огляді;
вміння оцінити стан шкірних покривів;
вміння оцінити стан свідомості (т.зв ментальний статус);
вміння оцінити ЧСС за одиницю часу;
вміння визначати НАЯВНІСТЬ або ВІДСУТНІСТЬ пульсу на сонній та променевій артеріях;
вміння проводити та оцінювати капілярний тест
а також вміння вимірювати артеріальний тиск за методом Короткова (як допоміжний метод).
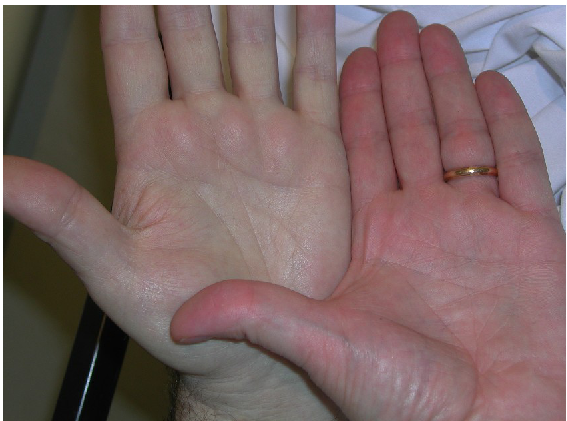
Для оцінки кольору шкіри зверніть увагу на колір долоні, так як на долонях немає пігментного забарвлення і колір шкіри залежить лише від кровонаповнення.
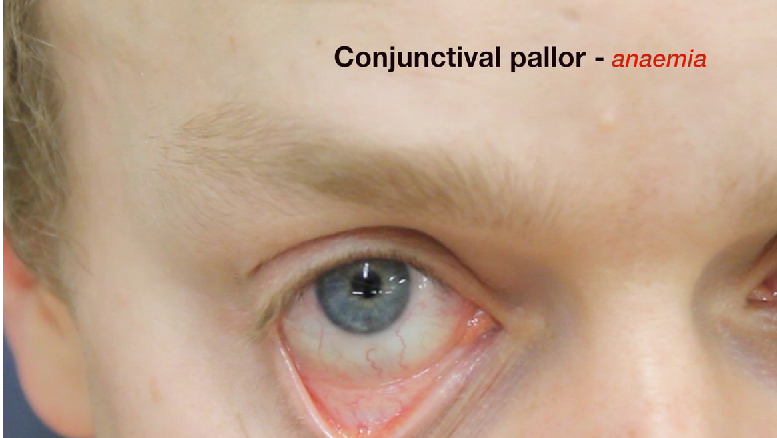
Для оцінки кровонаповнення слизових зверніть увагу на колір конюктиви повік або на колір ясен.
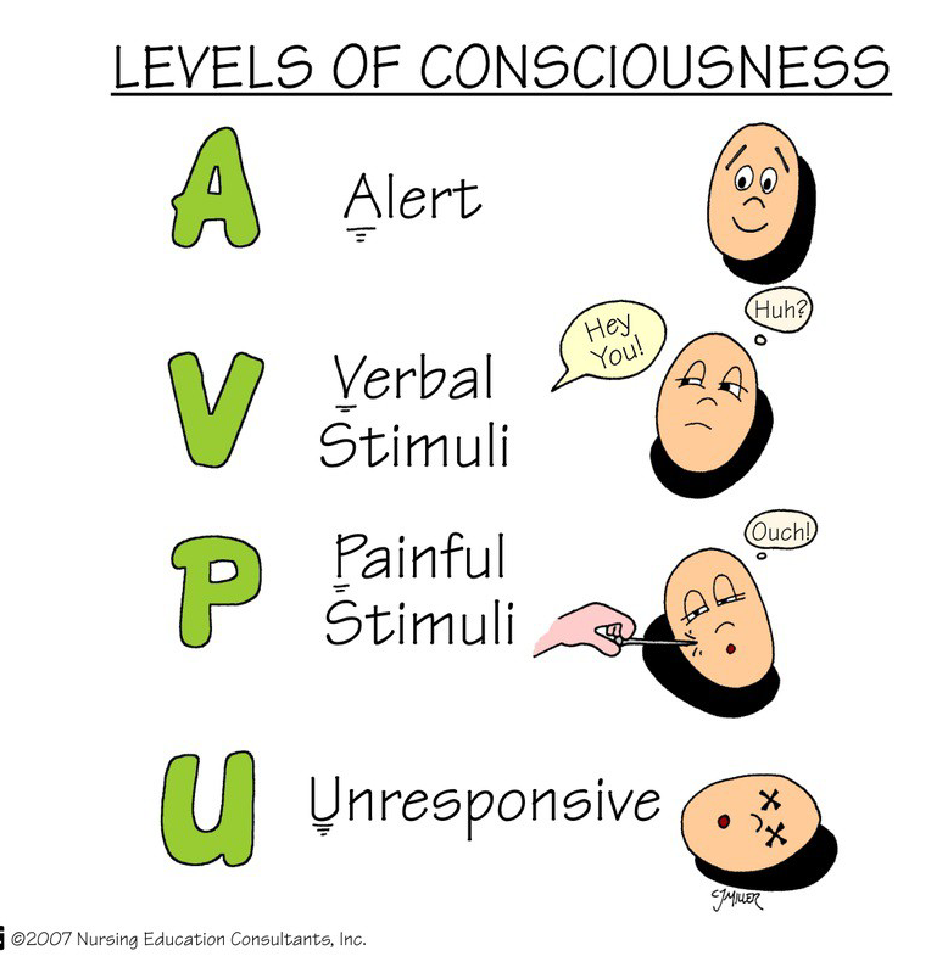
Для визначення рівня свідомості пораненого використовується шкала AVPU. Умовно виділяють чотири рівні свідомості:
А (ALERT) – поранений знаходиться в ясній свідомості (знає, хто він, яка сьогодні дата, де він знаходиться і так далі). Задайте пораненому питання, щоб визначити рівень його свідомості. Задавайте питання, які потребують більш розгорнутих відповідей, ніж «так» і «ні». Приклади таких питань: «Як вас звати?», «Яке сьогодні число?», «Де ми знаходимося?».
Це допоможе визначити рівень свідомості потерпілого і забезпечить вас інформацією, яку можна використовувати при наданні допомоги потерпілому.
V (VOICE Responsive) – поранений не усвідомлює того, що відбувається, але все-таки відповідає на вербальні (голосові) команди.
Р (PAIN Responsive) – поранений не реагує на вербальні команди, але виявляє реакцію на больовий подразник. Для того щоб перевірити реакцію пораненого на біль, потріть його грудну кістку (грудину) кісточками ваших пальців.
Якщо поранений знаходиться в ясній свідомості або реагує на голосові команди, не перевіряйте його реакцію на біль.
U (UNRESPONSIVE) – поранений не реагує ні на голосовий,ані на больовий подразник (знаходиться в несвідомому стані).
Для оцінки діяльності серцево-судинної системи використовують ряд простих критеріїв:
– для оцінки діяльності власне СЕРЦЯ необхідно визначити частоту серцевих скорочень за одиницю часу.
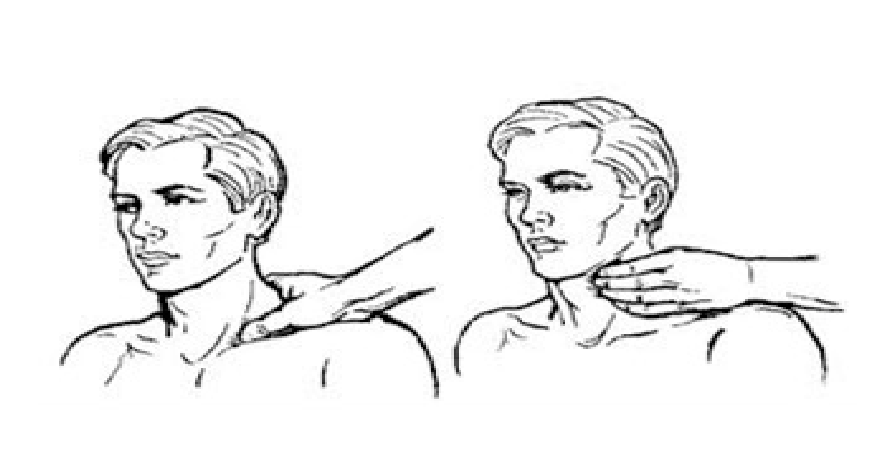
Для цього можна порахувати пульс на одній з великих артерій: наприклад, на сонній або променевій артерії.
Для перевірки пульсу на сонній артерії потрібно перевіряти пульсацію на найближчій до вас стороні шиї потерпілого. Це робиться шляхом розміщення кінчиків ваших двох-трьох пальців (вказівного, середнього та безіменного) збоку на шиї.
- для оцінки стану АРТЕРІЙ і тонусу судин необхідно визначити артеріальний тиск. Оцінити СИСТОЛІЧНИЙ артеріальний тиск можна по НАЯВНОСТІ або ВІДСУТНОСТІ пульсу на великих артеріях. Так, на променевій артерії пульсація зникне тоді, коли систолічний артеріальний тиск буде менше ніж 90 мм.рт.ст, на стегновій артеріі пульсація зникне при падінні систолічного артеріального тиску менше ніж 70 мм.рт.ст, на сонній артерії пульсація зникне, коли систолічний артеріальний тиск буде нижчим за 60 мм.рт.ст.
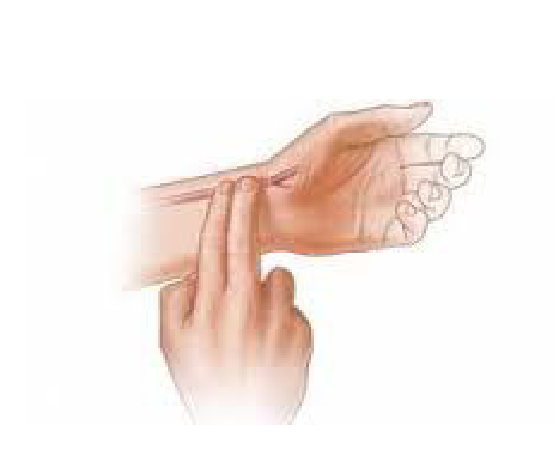
Для перевірки пульсу на променевій артерії, помістіть свої два-три пальці на передпліччя зі сторони великого пальця потерпілого.
ПРИМІТКА: не використовуйте свій великий палець, щоб перевірити пульс потерпілого, тому що ви можете відчути власний пульс замість пульсу пораненого.
ПАМ’ЯТАЙ!
Якщо пульс є на променевій і сонній артеріях, то тиск більше 80-90 мм.рт.ст.
Якщо пульс є сонній артерії, а на променевій відсутній, то тиск менше 80-90 мм.рт.ст.
Якщо пульсу немає на променевій і сонній артеріях, то тиск нижче 60 мм.рт.ст.
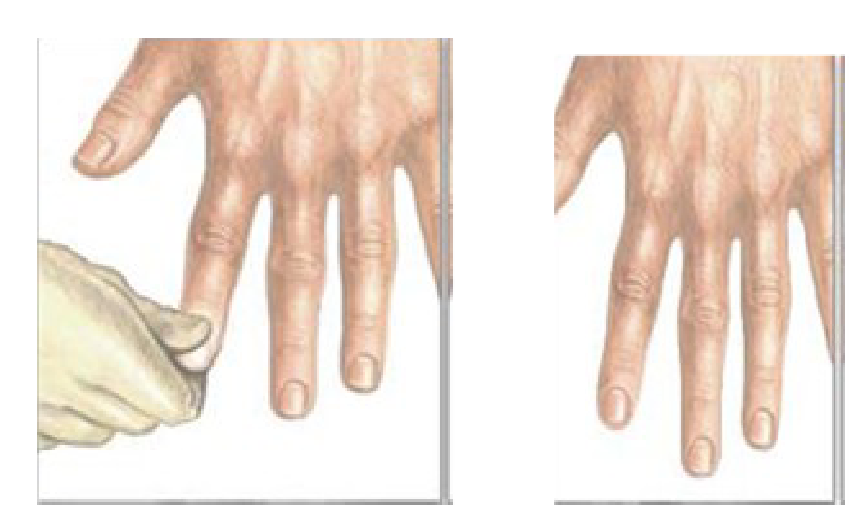
– для оцінки стану МІКРОЦИРКУЛЯЦІІ проводиться тест наповнення капілярів (capillary refill test): визначається натисканням на нігтьове ложе чи подушечку пальця до побіління, після чого відпускають палець і оцінюють час, за який відновиться звичний колір нігтьової пластини. Час нормального відновлення кольору тканин – 2 сек.
Тест буде неінформативним при холоді, при травмі кінцівки, – тоді можливо провести натиснення на ділянку шкіри, що розміщена над кісткою – наприклад, над грудиною.
До загальних ознак шоку належать:
- зміна кольору шкіри та кольору видимих слизових оболонок – характерна блідість шкірних покривів;
- зміни зі сторони свідомості. Оцінка рівня свідомості проводиться за шкалою AVPU;
- суб`єктивні скарги: при крововтраті потерпілі скаржаться на загальну слабкість , запаморочення, спрагу;
- зміни зі сторони частоти серцевих скорочень,що мають компенсаторний характер;
- зміни Систолічного артеріального тиску;
- зміни частоти дихання – характерним є прискорене дихання;
- зменшення виділення сечі менше ніж 0,5 мл за хвилину, характерно для важких стадій шоку.
Симптоми геморагічного шоку залежать та змінюються залежно від об’єму втраченої рідини або крові.
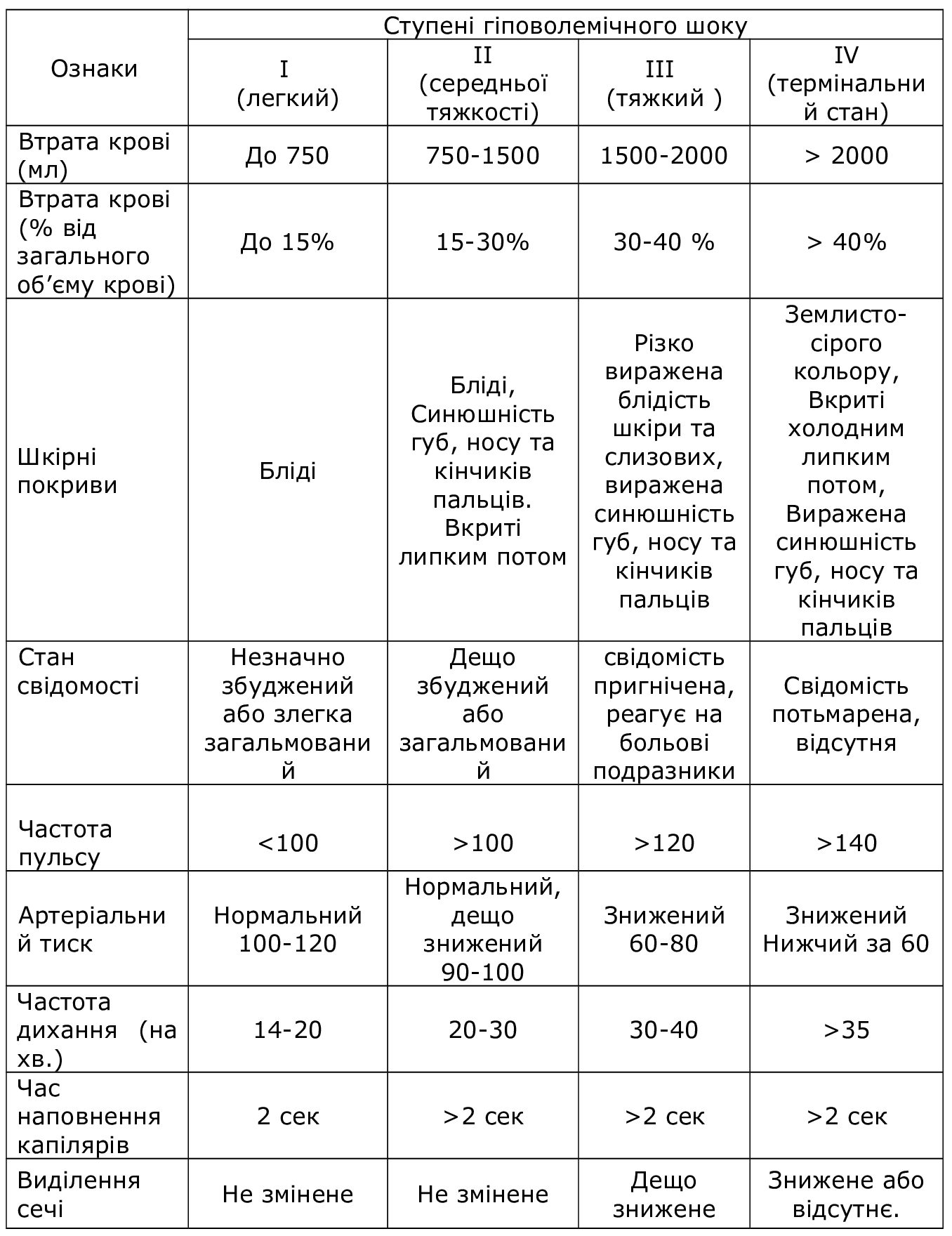
Розділяють 4 стадії крововтрати.
І стадія. При втраті до 15% об’єму циркулюючої крові (ОЦК) , що становить приблизно до 750 мл, і при такій втраті патологічних змін не відбудеться. Можлива поява незначної слабкості, легке відчуття спраги. При цьому:
- Колір шкіри та видимих слизових – без змін;
- Стан свідомості – без змін або незначне збудження;
- ЧСС – може незначно зрости, але в межах до 100 скорочень серця за одну хвилину;
- Артеріальний тиск – в межах норми;
- Частота диханя – в межах норми;
- Тест наповнення капілярів – до 2 секунд (норма);
- Виділення сечі – в нормі.
Здоровий організм компенсує даний об’єм втрати без жодних ускладнень. Загроза життю відсутня. При умові стабільних показників інфузійної терапії не вимагається.
ІІ стадія –стадія компенсованого зворотнього шоку: розвивається при втраті 15%-30% ОЦК, що становить приблизно від 750 до 1500 мл. Такий об’єм крововтрати є суттєвим для організму, який намагається компенсувати нестачу об’єму, за рахунок скорочення (спазму) периферичних судин. Тому крім вищезазначених змін,таких як виражена слабкість, втома, спрага розвиваються наступні ознаки:
- Колір шкіри та видимих слизових – виникає блідість як шкіри, так і видимих слизових оболонок. Також характерною ознакою є те, що кінцівки стають холодними на дотик.
- Стан свідомості – виникає пригнічення свідомості, сплутаність, але потерпілий доступний контакту, може виконувати прості голосові команди (напр. – покажіть, де болить, де травма).
- ЧСС – виникає компенсаторне зростання ЧСС, при цьому значення вище 100, але менше ніж 120 скорочень на хвилину (за умови відсутності інших чинників,що впливають на ЧСС, таких як біль або фіз. навантаження).
УВАГА!!! Зростання ЧСС може бути єдиною ознакою внутрішньої кровотечі.
- Артеріальний тиск – при такому об’ємі втрати ОЦК вже можливе зниження тиску,але в незначних межах.
УВАГА! Рівень Систолічного Артеріального тиску не завжди співвідноситься з об’ємом втрати рідини. Знижений артеріальний тиск часто є пізньою ознакою шоку.
- Частота дихання – 20-30 за хвилину
- Тест наповнення капілярів – час відновлення капілярного кровотоку більше ніж 2 сек;
- Виділення сечі – в нормі або дещо зменшене. Нормою є виділення сечі в об’ємі більше 0,5 мл за хв. (прибл 30 мл за годину).
Вимагає спостереження за станом потерпілого. Вважається потенційно зворотнім шоком.
ІІІ стадія – стадія декомпенсованого зворотнього шоку. Розвивається при втраті 30% – 40% ОЦК, або від 1500 до 2000 мілілітрів крові. Такий об’єм втрати становить загрозу для організму, швидко виснажує компенсаторні можливості організму.
Симптоми, які можуть свідчити про даний об’єм втрати :
- Колір шкіри та видимих слизових – виражена блідість шкіри, з розвитком порушень мікроциркуляції шкіра місцями стає сірого, мармурового або землистого відтінку. Також відмічається холодність шкіри.
- Стан свідомості – виражене пригнічення свідомості,можливі епізоди втрати свідомості, особливо при знаходженні у вертикальному положенні.
- ЧСС – зростає в межах 120-140 скорочень за хвилину;
- Артеріальний тиск – починається падіння артеріального тиску, критичним є зниження систолічного артеріального тиску менше ніж 90 мм.рт.ст, що загрожує ефективному кровопостачанню внутрішніх органів,особливо чутливими до зменшення перфузії є нирки,слизова оболонка кишківника та легені.
Слід обов’язково відмітити, що при зниженні систолічного артеріального тиску менше ніж 90 мм.рт.ст зникає пульсація на променевій артерії, тому відсутність пульсу на променевій артерії є ознакою критичного стану, що вимагає початку рідинної реанімаціі (див нижче);
- Частота дихання – 30 – 35 за хвилину;
- Тест наповнення капілярів – час відновлення капілярного кровотоку більше ніж 2 сек..
- Виділення сечі – зменшення виділення сечі за одиницю часу, аж до припинення.
Такий об’єм крововтрати є критичним і становить загрозу для життя потерпілого по причині значного ризику розвитку некомпенсованого шоку. Вимагає негайних дій заради стабілізації стану. Є ризик загибелі травмованого.
IV стадія – декомпесований незворотній шок. Розвивається при втраті більш ніж 40% ОЦК. Вважається вкрай тяжким станом з незворотнім розвитком геморагічного шоку. Можлива зупинка серця.
В даній стадіі:
- Колір шкіри та видимих слизових – виражена блідість шкіри, з розвитком порушень мікроциркуляції шкіра місцями стає сірого, мармурового або землистого відтінку. Також відмічається холодність шкіри;
- Стан свідомості – пригнічення свідомості аж до втрати ;
- ЧСС – більш ніж 140 скорочень за хвилину;
- Артеріальний тиск – не визначається, пульс на променевій артерії відсутній;
- Частота дихання – більше 35 за хвилину;
- Тест наповнення капілярів – до 2 секунд.
- Виділення сечі – відсутнє.
Вважається вкрай критичним станом, що вимагає невідкладних заходів.
Таблиця 4
Класифікація гіповолемічного шоку
Перша домедична допомога при загрозі геморагічного шоку:
- – НЕГАЙНЕ ПРИПИНЕННЯ зовнішньої чи внутрішньої КРОВОТЕЧІ (накладання джгута на кінцівки, тампонування, накладання давлячої пов’язки або введення препаратів транексамової кислоти при внутрішніх кровотечах);
УВАГА!!! СВОЄЧАСНА, МАКСИМАЛЬНО РАННЯ ДІАГНОСТИКА КРОВОТЕЧ ТА ЇХ ЗУПИНКА Є ПРІОРИТЕТНОЮ ЗАДАЧЕЮ НАД ВІДНОВЛЕННЯМ Об’єму Циркулюючої Крові ТА ІНФУЗІЙНОЮ ТЕРАПІЄЮ
- – ГОРИЗОНТАЛІЗАЦІЯ – надання потерпілому горизонтального положення, що полегшує перерозподіл крові від периферичних ділянок до життєво необхідних органів, полегшує доставку крові до головного мозку. При зумисному переведенні потерпілого у вертикальне положення можливе погіршення стану – від втрати свідомості до зупинки серця;
- - надання ПРОТИШОКОВОЇ ПОЗИ (підняти нижні кінцівки вище голови) за умови, що погіршення стану потерпілого пов’язане з падінням артеріального тиску, наприклад, розвитком будь-якого, в тому числі і геморагічного, шоку, розвитком колапсу.
Протишокова поза
Протишокова поза протипоказана при явищах ЧМТ, травмах легень з розвитком дихальних розладів, при деяких захворюваннях серця (якщо ці стани не супроводжуються кровотечею);
- - якщо потерпілий притомний і може самостійно ковтати – поведіть ОРАЛЬНУ РЕГІДРАТАЦІЮ – давайте пити часто, але невеликими ковтками дещо підсолену воду.
- - намагайтеся ВБЕРЕГТИ потерпілого від ПЕРЕОХОЛОДЖЕННЯ.
- -виконайте ПЕРИФЕРИЧНИЙ ВЕНОЗНИЙ ДОСТУП внутрішньовенним катетером розміром не менше 18G, при необхідності розгляньте можливість постановки другого венозного катетера, (так зв. ПРЕВЕНТИВНИЙ або ПОПЕРЕДНІЙ венозний доступ забезпечується навіть за умови, що потерпілий не вимагає на момент постановки негайної інфузійної терапії. У будь-якому разі медичний працівник при першому контакті зобов’язаний забезпечити стабільний судинний доступ).
УВАГА! При низькому тиску, як захисний механізм, периферійні вени (верхніх та нижніх кінцівок) спадаються, відбувається централізація кровообігу для забезпечення кров’ю життєво важливих органів. Тому, якомога раніше забезпечення венозного доступу і вчасно розпочате відновлення ОЦК допоможе уникнути тяжких ускладнень шоку. Без якісного венозного доступу провести адекватні протишокові дії дуже складно або неможливо. Таке ускладнення травми як шок може призвести до незворотних змін, а відразу ж розпочаті протишокові заходи знижують смертність на 25 – 30%.
7 – провести при необхідності РІДИННУ РЕАНІМАЦІЮ. Показами до початку рідинної реанімації є :
- зниження систолічного артеріального тиску менш ніж 90 мм.рт.ст;
- зникнення пульсу на променевій артерії;
- зниження рівня свідомості (ментального статусу) за відсутності ознак ЧМТ;
При наявності хоча б одного з вищезазначених критеріїв слід негайно розпочати інфузійну терапію. І, відповідно, за умови відсутності цих критеріїв інфузійна терапія не показана.
Для санітара-інструктора ( згідно протоколу НАТО ТССС) рекомендовано ввести 250 мл інфузійного розчину, після чого стан потерпілого оцінити повторно, і при необхідності ввести ще 250 мл. інфузійного розчину.
Рішення про подальшу інфузійну терапію буде приймати мед. працівник (фельдшер або лікар).
Медичний працівник має право вливати по 500 мл інфузійного розчину до появи позитивного результату.
Критеріями ефективної інфузійної терапії є поява хоча б однієї з ознак:
- підвищення систолічного артеріального тиску до рівня 90 мм.рт.ст;
- поява пульсу на променевій артерії;
- покращення рівня свідомості.
“Золотим стандартом” для проведення рідинної реанімації при кровотечі внаслідок травми є препарати крові. Перевага надається еритроцитарній масі та\або плазма. Препарати крові рекомендується мати якнайближче до місця бойових дій, в тому числі і транспорті для евакуаціі (наприклад реанімобілях або гелікоптерах).
За відсутності препаратів крові менш ефективним вважається використання.
За відсутності колоїдних розчинів рекомендовано використання кристалоїд них розчинів (фіз.. розчин або розчин Рінгера).
УВАГА!!! Необхідно оцінювати стан пораненого після кожного введення. Продовжувати інфузію до появи радіального пульсу, покращення ментального статусу або підвищення систолічного тиску до 90 мм.рт.ст, та припинити інфузію по досягненню одного або більше з перелічених пунктів.