Автор: Дмитро Андрощук, тренер Медсанбат
Першу частину матеріалу можна прочитати тут
Поранення органа зору або ж бойові ураження (поранення очної ямки, особливості колотих та рваних ран, поранення придатків ока, проникаючі та непронікаючі поранення очного яблука, контузії, сторонні тіла, накладання монокулярних та бінокулярних повязок)
Даний вид пошкоджень органа зору поділяють на поранення очної ямки, придатків ока та очного яблука.
Поранення очної ямки
Поранення очної ямки, особливо вогнепальні, за своєю складністю, різноманітністю та особливостями належать до надзвичайно важких травм. Вони можуть бути ізольованими — із стороннім тілом в очній ямці або без нього, поєднаними — при одночасному ушкодженні ока, комбінованими — якщо поранення очної ямки супроводжується пораненням черепно-мозкової ділянки, обличчя, придаткових пазух носа.
Усім хворим з травмами очної ямки роблять рентгенографію в двох проекціях.
Залежно від виду зброї (важкий тупий предмет, ніж, скло, шило), якою було завдано поранення, ушкодження м’яких тканин очної ямки можуть бути рваними, різаними, колотими.
Особливості рваних ран: випадіння жирової клітковини, ушкодження зовнішніх м’язів ока, поранення слізної залози, можлива поява офтальмоплегії, екзофтальму.
Лікування.
Перш за все здійснюють ревізію рани — визначають її розмір та глибину, а також відношення до кісткових стінок очної ямки. Офтальмолог повинен передусім з’ясувати, чи не поширюється раневий канал на порожнину черепа і придаткові пазухи носа. Потім вдаються до первинної хірургічної обробки м’яких тканин очної ямки — економно відтинають забруднені краї рани в межах 0,1-1 мм, раневий канал промивають фурациліном, етакридину лактатом або перекисом водню. За показаннями виконують пластику рани прилеглими тканинами, накладають кетгутові або біологічні шви на ушкоджені фасції, зв’язки або м’язи, шовкові шви — на шкіру.
Ознаки колотих ран: екзофтальм, офтальмоплегія, птоз, котрі свідчать про глибокий рановий канал і травму нервових стовбурів та судин біля вершини очної ямки. Одним із чинників, що визначають важкість колотих ран, є ушкодження зорового нерва.
Лікування
Потрібно провести передусім ретельну ревізію раневого каналу та пернинну хірургічну обробку. М’які тканини розрізають на 2—2,5см, раневий канал досліджують обережно, з дотриманням принципу максимального збереження тканин. За відсутності стороннього тіла в орбіті та після виключення проникнення раневого каналу в порожнину черепа або придаткові пазухи носа на рану накладають шви.
В умовах різаного поранення
Проводять ревізію рани та первинну хірургічну обробку з відновленням анатомічних співвідношень м’яких тканин очної ямки. Наявність стороннього тіла в орбіті значно ускладнює хід травматичного процесу. Виражений запальний набряк тканин, екзофтальм, раневий хід, з якого виділяється гній, свідчать про потрапляння в очну ямку, можливо, дерев’яного стороннього тіла. Для визначення його локалізації призначають рентгенологічне дослідження або комп’ютерну томографію, додаткові дані можна отримати шляхом ультразвукового дослідження, в тому числі ультразвукового сканування очної ямки.
Після уточнення локалізації стороннього тіла в очній ямці його видаляють методом простої орбітотомії; з магнітними тілами використовують магніти.
Переломи кісткових стінок орбіти спостерігаються майже в половині випадків усіх травм очної ямки в мирний час. Лікування переломів проводять спільно офтальмолог, нейрохірург, отоларинголог і стоматолог.
ПОРАНЕННЯ ПРИДАТКІВ ОКА
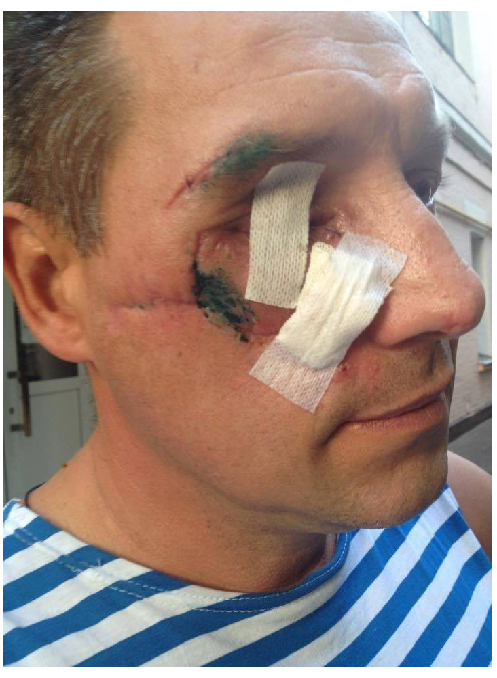
Поранення повік можуть бути наскрізними та ненаскрізними, з надривом краю, частковим або повним відривом біля внутрішнього кута очної щілини. Особливо небезпечні саме відриви повік біля внутрішнього або зовнішнього кутів очної щілини, оскільки при цьому ушкоджуються слізні канальці.
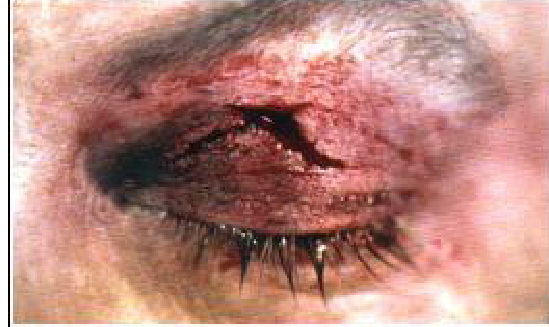
Ненаскрізне поранення верхньої повіки лівого ока.
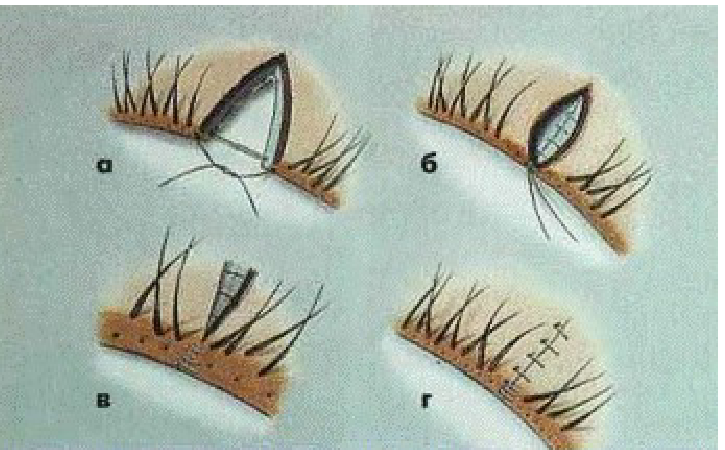
Здійснюючи ПХО, медик повинен пам’ятати про фізіологічну та косметичну роль повік. Обробку необхідно виконувати двохетапно. В польових умовах очистивши рану та на госпітальному етапі, на мікрохірургічному рівні. Треба ідеально співставити лінію вій, переднє й заднє ребра повіки, окремо зшити хрящ, м’язово-фасціальний шар та шкіру. Якщо ці вимоги дотримано, після остаточного загоєння наслідки травми можуть бути зовсім непомітними.
Техніка ушивання наскрізної рани повіки.
ПОРАНЕННЯ ОЧНОГО ЯБЛУКА
Поранення очного яблука можуть бути проникаючими, непроникаючими та наскрізними.
Проникаючим називають таке поранення, при якому предмет, яким завдано поранення, розтинає всю товщу зовнішньої оболонки ока (склери або рогівки). Це небезпечне ушкодження, оскільки воно призводить до зниження зорових функцій (аж до цілковитої сліпоти), а іноді є причиною загибелі другого, неушкодженого ока.
Непроникаюче поранення очного яблука — це ушкодження рогівки або склери, яке захоплює частину їх товщі. Такі ушкодження, як правило, не спричинюють важких ускладнень і рідше позначаються на функціях ока.
ПРОНИКАЮЧІ ПОРАНЕННЯ ОЧНОГО ЯБЛУКА
У 35-80% з усіх хворих, які перебувають на лікуванні в очних стаціонарах з приводу травми, відзначаються проникаючі поранення органа зору. Такі ушкодження зараховані до важких.
Рани можуть бути маленькими (до 3 мм), середньої величини (4-6 мм) та великими (понад 6 мм). За формою трапляються лінійні поранення , неправильної форми, рвані, колоті, зірчасті, з дефектом тканини. Крім того, розрізняють зяючі та адаптовані (краї всією площею щільно прилягають один до одного) рани.
Проникаючі поранення часто супроводжуються ушкодженням кришталика (40% випадків), випадінням або защемленням райдужної оболонки (30%) крововиливом у передню камеру або склисте тіло (близько 20%),розвитком ендофтальмітів внаслідок проникнення інфекції в око. Майже в 30% випадків у разі проникаючого поранення в оці залишається стороннє тіло. Можливе відразу кілька ускладнень раневого процесу.
Проникаючі поранення можуть спричиняти втрату зору внаслідок розриву структур очного яблука або вторинного інфікування (ендофтальміт).
Першу допомогу в разі проникаючого поранення ока повинен вміти надати кожен.
●Проведіть швидкий польовий тест гостроти зору.
● Накладіть жорстку пов’язку на око, щоб вона спиралася на край очної ямки і НЕ торкалася повік.
● Не натискайте на око і не проводьте ніяких процедур, включно з ультразвуковим дослідженням.
● Накладіть пов’язку і на друге око, щоб обмежити рухи ушкодженого ока.
● Не застосовуйте ніякого місцевого лікування.
● Дати бійцю таблетки 400мг моксифлоксацину з аптечки
Для медиків
●За відсутності моксифлоксацину в Pill-pack або аптечки у бійця розпочніть терапію антибіотиками хінолонового ряду (наприклад, Левохін, 500 мг на добу)
● Сплануйте термінове (в межах 24-48 годин) скерування пораненого до офтальмолога з хірургічним нахилом.
● Якщо показано, призначте введення правцевого анатоксину.
● Запобіжіть блювоті (Фенерган, 50 мг або Компразин, 10 мг внутрішньом’язово / внутрішньовенно).
Транспортувати хворого треба в горизонтальному положенні.
ТУПІ ТРАВМИ ОРГАНА ЗОРУ (КОНТУЗІЇ)
Контузії, або тупі травми, органа зору складають 17—22% усіх видів ушкоджень очей, за важкістю вони посідають 2-ге місце після проникаючих поранень. Більшість контузій виникає внаслідок дії предметів, які мають малу швидкість руху та велику площу (удар кулаком, вторинним уламком та ін.).
Контузія може бути прямою (виникає безпосередньо при ударі предмета в око), непрямою (внаслідок струсу тулуба або лицевого скелета від ударної хвилі при вибухах) та поєднаною (виникає в разі поєднаної дії зазначених травмуючих чинників).
Від поранень ока контузії відрізняються тим, що в більшості випадків цілість зовнішніх покривів не порушується, ушкоджуються, як правило, тканини ока, розташовані глибше, та його придатки. Травматичні ушкодження тканин в умовах контузії залежать від сили та спрямування удару, а також від особливостей анатомічної структури ока, віку хворого та стану ока до контузії. З придатків ока найчастіше ушкоджуються повіки та слізні шляхи. Навіть незначна тупа травма може призвести до появи різноманітних синців (гематом). Це пояснюється, з одного боку, сильною васкуляризацією повік, з другого – особливістю підшкірної основи: вона пухка, не містить жиру, тому кров, що вилилась, швидко поширюється під шкірою обох повік. Активне розкриття повік за таких умов неможливе, а пасивне — ускладнене.
Лікування. Спочатку призначають холод, а через 1 добу — теплові процедури для розсмоктування крововиливів. В умовах тупих травм верхньої повіки нерідко спостерігається птоз (опущення верхньої повіки) внаслідок ушкодження м’яза-підіймача або відповідної гілки окорухового нерва.
Клінічний симптомокомплекс у післяконтузійний період різноманітний та включає не тільки симптоми ушкодження очного яблука, але й зміни загального стану організму хворого. У перші дні після травми відзначається біль у черепно-лицевій ділянці на боці ушкодження, а також головний біль, запаморочення, легка нудота, утруднення конвергенції під час концентрації зору.
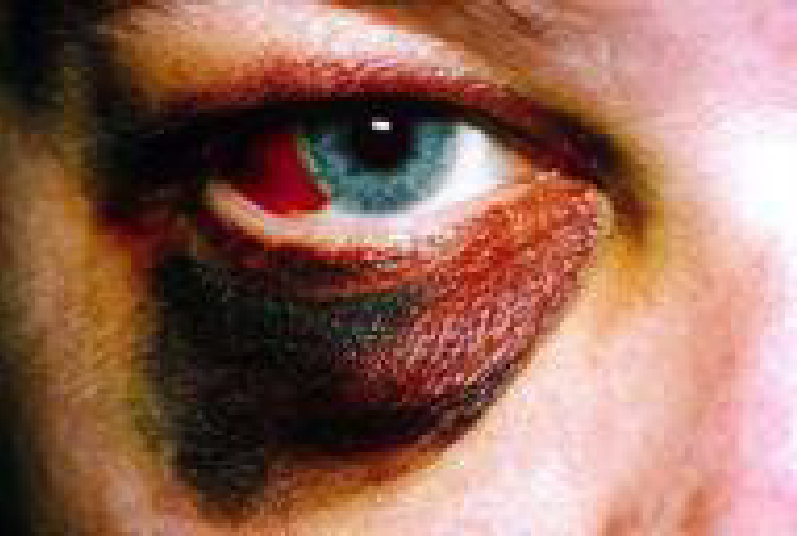
Одним із симптомів контузії очного яблука є змішана ін’єкція ока. Вона слабко виражена в перші години після травми, наростає протягом 1-ї доби, тримається па одному рівні 3-4 дні, а до кінця 1-го – початку 2-го тижня поступово зменшується.При ушкодженні судин виникають внутрішньоочні крововиливи. Найнебезпечнішим звісно є ураження сітківки.
По інтенсивності помутніння сітківки (від блідо-сірого до молочно-білого) можна судити про важкість травматичного пошкодження: чим інтенсивніший білий колір сітківки, тем повільніше зникають помутніння.
Лікування – дегідратаційна та судиннорозширююча терапія (через 3—5 днів)
НЕПРОНИКАЮЧІ ПОРАНЕННЯ ТА СТОРОННІ ТІЛА
Непроникаючі поранення очного яблука становлять близько 70% усіх ушкоджень ока.
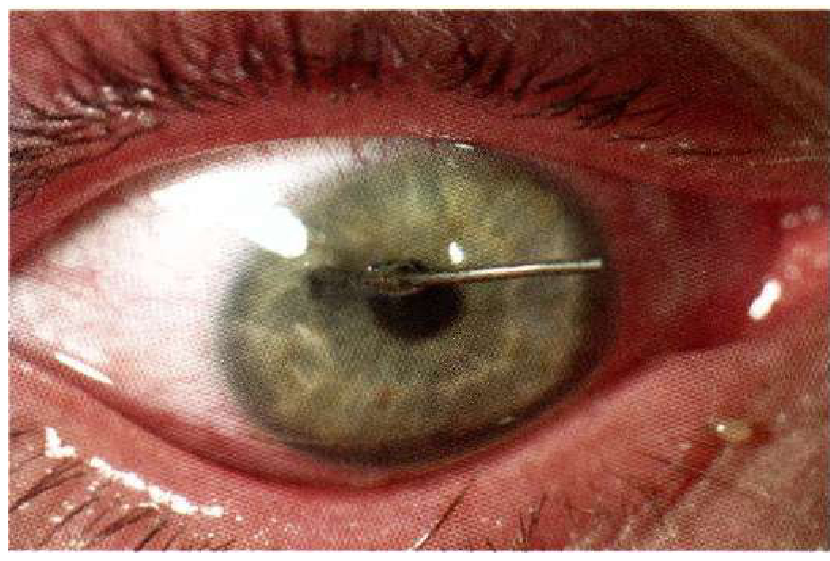
Поверхневі ушкодження або мікротравми виникають при ударі по оку гілкою дерева, уколі гострим предметом, подряпуванні. У цих випадках розвивається поверхнева ерозія епітелію, може розвинутись травматичний кератит. Частіше поверхневі ушкодження виникають у разі потрапляння дрібних сторонніх тіл (шматочки вугілля, каменя, окалина, дрібні металеві тіла, частки тваринного та рослинного походження), котрі, не пробиваючи капсулу ока, залишаються в кон’юнктиві, склері або рогівці. Як правило, це малі тіла, для їх виявлення використовують бокове освітлення та бінокулярну луну, а найкраще — біомікроскопію. Важливо з’ясувати глибину розташування стороннього тіла. У разі його локалізації в повернених шарах відзначаються світлобоязнь, сльозотеча, перикорнеальна ін’єкція, що пояснюється подразненням великої кількості розташованих тут нервових рецепторів першої гілки трійчастого нерва.
Сторонні тіла кон’юнктиви і рогівки
● Діагностика.
Раптове відчуття дискомфорту і/або підозра на потрапляння стороннього тіла до ока. Пораненим з підозрою на проникну травму очного яблука має бути надана медична допомога, як описано вище.
Для остаточного діагнозу треба виявити стороннє тіло, що часом нелегко.
♦ Виявити стороннє тіло можна за допомогою ручної лупи або окулярів для читання.
♦ Застосуйте тест з флуоресцеїном для виявлення абразії рогівки.
Усі сторонні тіла необхідно видаляти, оскільки тривале перебування їх в оці, особливо на рогівці, може призвести до таких ускладнень, як травматичний кератит або гнійна виразка рогівки.
Поверхневі тіла видаляє медик. Нерідко їх можна зняти вологим марлевим тампоном після закапування в око 0,5% розчину алкаїну. Проте, як правило, тіла, що потрапили в поверхневі та середні шари рогівки, вилучає вже офтальмолог спеціальним списом, жолобкуватим долотом або кінцем ін’єкційної стерильної голки в оптичному зрізі щілинної лампи. При більш глибокому їх розташуванні, у зв’язку з небезпекою проникнення в передню камеру, стороннє тіло бажано видаляти хірургічним шляхом, під операційним мікроскопом. Металеве тіло можна вилучити з рогівки за допомогою магніту, у разі необхідності над ним попередньо розрізають її поверхневі шари. Якщо навколо стороннього тіла утворився обідок ржавого кольору (окалина), то її слід вискоблити після видалення стороннього тіла ін’єкційною голкою або долотом. Після проведеної маніпуляції призначають дезінфікуючі краплі, мазі з антибіотиками або сульфаніламідними препаратами (ципрофарм, гентаміцин, флоксал в очних краплях, тетрациклінова або флоксалова очні мазі), метиленовий синій з хініном, тауфон, корнера гель, сенсивіт (для покращення епітелізації рогівки), асептичну пов’язку на 1 добу.
Сторонні тіла з глибоких шарів рогівки, особливо на єдиному оці, має видаляти тільки лікар-офтальмолог в умовах операційної.
Локалізації стороннього тіла може сприяти опитування пораненого (перед застосуванням з діагностичною метою місцевої анестезії) стосовно його відчуття місця ураження.
При обстеженні ділянки верхньої кишені повіки, її можна вивернути за допомогою аплікатора з марлевим тампоном.
Лікування.
Поверхневі сторонні тіла усуньте з кон’юнктиви або рогівки промиванням або, під місцевою анестезією, за допомогою змоченого стерильного тампона.
Сторонні тіла, що злиплися з рогівкою, можуть бути усунуті тампоном або стерильною 22 калібру голкою для підшкірних ін’єкцій , насадженою на туберкуліновий шприц (тримайте голку по дотичній щодо ока).
Якщо не вдається побачити стороннє тіло, проте ймовірність його знаходження висока, застосуйте інтенсивне промивання препаратом штучної сльози або, під місцевою анестезією, прочистіть склепіння повік аплікатором зі змоченим марлевим тампоном.
Якщо після видалення стороннього тіла залишається дефект епітелію, потрібно надати медичну допомогу, як при лікуванні абразії рогівки.
Накладання монокулярних пов’язок.
1. Посадити чи покласти хворого.
2.На закриті повіки ока, на яке накладається пов’язка, покласти м’яку марлеву подушечку.
3. Накласти тур бинта навколо голови через чоло і потилицю так, щоб тур бинта йшов від хворого ока до здорового.
4. Другий тур бинта провести під вухом, по щоці, через хворе око і закінчити на чолі.
5. Повторити дії, описані в пунктах 3 і 4 , 4-5 разів.
Накладання бінокулярних пов’язок.
1. Посадити чи покласти хворого.
2. На закриті повіки обох очей покласти м’які мерлеві подушечки.
3. Накласти тур бинта навколо голови через чоло і потилицю справа наліво.
4. Другий тур бинта накласти так, щоб він проходив по потилиці, під вухом, через праву щоку, праве око і закінчувався на чолі.
5. Повторити тур бинта навколо голови.
6. Четвертий тур бинта накласти так, щоб він проходив з чола через ліву щоку,ліве око, під вухом, через потилицю.
7. Повторити тур бинта навколо голови.
8. Дії, описані в пунктах 4-7, виконати 4-5 разів.